frequentie van het syndroom 1 op 4.500 geboortes van meisjes (2). toch
is er sprake van het Mrkhsyndroom in 85 tot 90% van de gevallen van
vaginale aplasie en in een kwart van de gevallen van primaire amenor
roe (3).
gediagnosticeerd 15 tot 18 jaar (4). het syndroom van Mrkh wordt
vaak vroeger vastgesteld bij patiëntes met geassocieerde afwijkingen,
bijvoorbeeld aan de nieren. deze patiëntes komen op jongere leeftijd
bij de arts terecht, kort na de eerste klinische manifestaties van deze
afwijkingen. bij patiëntes die geen andere afwijkingen vertonen, wordt
de diagnose van het syndroom van Mrkh pas later gesteld. de meest
voorkomende reden van consultatie op een leeftijd in de bovenste helft
van het gemiddelde, is vaak primaire amenorroe bij vrouwen met een
normale ontwikkeling van de secundaire geslachtskenmerken, of moei
lijke seksuele betrekkingen vanwege een zeer kleine of ontbrekende
vagina (kuiltje ter hoogte van de vagina).
patiëntes te informeren over het syndroom van Mrkh. de patiëntes
weten weinig of niets van dit syndroom, noch van de klinische mani
festaties, noch van de behandeling. de patiëntes informeren over een
behandeling die zowel de symptomen als de psychologische aspecten
aanpakt, blijft een uitdaging.
het eerste type (type i of sequentie van rokitansky) wordt gekenmerkt
door een volledige aplasie van de baarmoeder met normale eierstokken
en een kleine vaginaopening. andere afwijkingen zijn niet aanwezig.
bij het tweede type van het syndroom (type ii of Murcs = mullerian
renal cervical somite), zien we een hypoplasie van de baarmoeder met
tubaire afwijkingen en een kleine vaginaopening, maar ook andere mis
vormingen.
het Mrkhsyndroom. bij deze patiëntes zien we vaak unilaterale age
nesie, ectopie, hoefijzernier en nierhypoplasie (5). op de tweede plaats
van de frequentieranglijst staan botmisvormingen en misvormingen van
de wervelkolom (scoliose, wervelfusie) (6).
afwijkingen aan de extremiteiten en het gezicht of aan het gehoor en
het hart, komen minder vaak voor.
gevoerd als het Mrkhsyndroom wordt vermoed. Fsh, lh en estradiol
moeten worden gevraagd om een normale gonadale functie te bewij
zen. het vrouwelijke karyotype (46XX), waarbij geen zichtbare chromo
soomafwijkingen worden vastgesteld, kan de diagnose van feminisatie
van de testikels (syndroom van Morris), die kan worden vermoed op
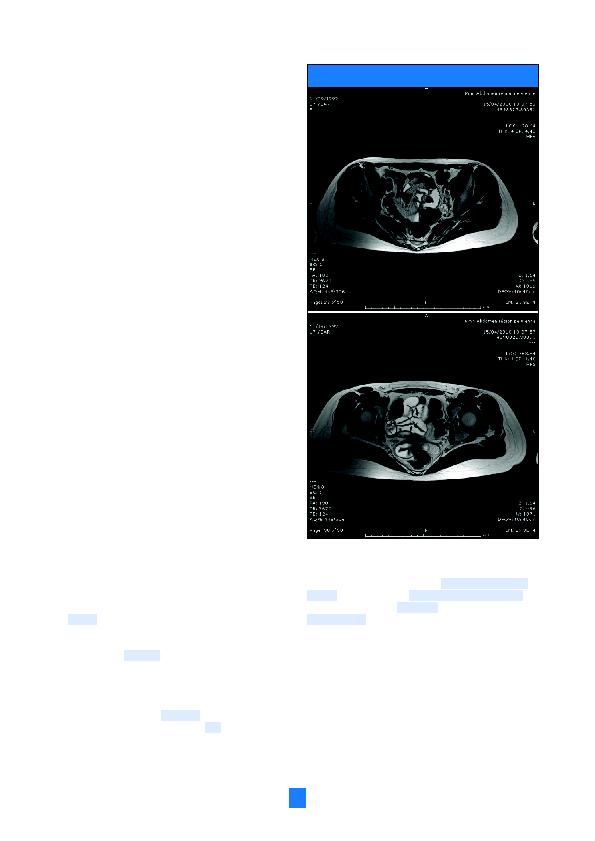
basis van het uitzicht van de vagina, uitsluiten. beeldvorming is zeer
belangrijk bij de diagnose van Mrkhsyndroom. in de eerste lijn kan
een eenvoudige, nietinvasieve echografie de diagnose sturen als de
inwendige geslachtsorganen ontbreken. een Mri, die veel gevoeliger
en specifieker is, bevestigt de uiteindelijke diagnose. de coelioscopie,
die vooral wordt gebruikt voor de behandeling, wordt tegenwoordig ver
vangen door een Mri (7).
socieerd met het Mrkhsyndroom, zijn abdominale echografie en
uroscan voor nierafwijkingen, radiografie van de wervelkolom voor
skeletafwijkingen en een audiogram voor gehoorafwijkingen. een
echocardiogram ten slotte bevestigt de diagnose van hartafwijkingen.
die van het syndroom van Morris. dit omvat een feminisatie van de
testikels (ongevoeligheid voor androgenen) met een normaal 17 oh
progesteron en een negatief srYgen (8).
van de diagnose aan de patiënte worden behandeld (9).
de arts mag de patiënte geen behandeling opleggen, maar moet haar
zelf laten bepalen wat haar het beste bevalt.